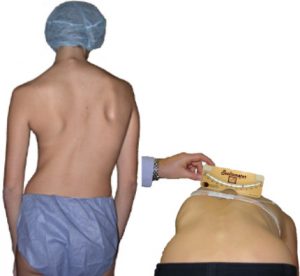
-
Τι είναι η σκολίωση;
Η σκολίωση είναι μια παραμόρφωση της σπονδυλικής στήλης.
Καθώς την κοιτάζουμε από πίσω, αντί να σχηματίζει μια ευθεία γραμμή, παρουσιάζει πλάγιες καμπύλες και μοιάζει με S ή C.
Εκτός από τις πλάγιες καμπύλες, η σπονδυλική στήλη είναι επίσης στριμμένη γύρω από τον επιμήκη της άξονα. Η πολύπλοκη αυτή παραμόρφωση συμπαρασέρνει και τα πλευρά και δημιουργεί παραμορφώσεις στο θώρακα και γενικότερα στον κορμό.
Δεν πρέπει να συγχέουμε τη σκολίωση με την κύφωση. Στην κύφωση (καμπουριαστή στάση) η σπονδυλική στήλη γέρνει προς τα εμπρός και δεν παρεκκλίνει προς τα πλάγια.
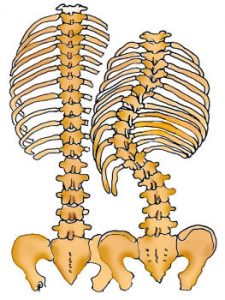
Αριστερά φαίνεται μια ίσια σπονδυλική στήλη, όπως τη βλέπουμε από τη πίσω της πλευρά, ενώ στο δεξιό σχήμα φαίνεται μια σπονδυλική στήλη με σκολίωση. Η πλάγια κλίση και η στροφή της σπονδυλικής στήλης στη σκολίωση προκαλεί παραμόρφωση των πλευρών.
Πόσο συχνή είναι η σκολίωση;
Υπολογίζεται ότι 3 με 5 κάθε 1000 παιδιά παρουσιάζουν κυρτώματα που θεωρούνται αρκετά μεγάλα ώστε να χρειάζονται θεραπευτική αντιμετώπιση.
Η κακή στάση του σώματος, ή οι σχολικές τσάντες μπορεί να προκαλέσουν σκολίωση;
Η σκολίωση δεν προκαλείται από κακή στάση.
Ποια παιδιά κινδυνεύουν περισσότερο να παρουσιάσουν σκολίωση;
Υπάρχει κληρονομική προδιάθεση στη σκολίωση. Τα παιδιά οικογενειών που έχουν ιστορικό σκολίωσης διατρέχουν μεγαλύτερο κίνδυνο. Τα κορίτσια επίσης έχουν 5 με 8 φορές μεγαλύτερη πιθανότητα να εμφανίσουν σκολίωση σε σχέση με τα αγόρια. Η σκολίωση συνήθως εμφανίζεται λίγο πριν την εφηβεία, κατά την περίοδο ταχείας ανάπτυξης του σκελετού.
Ποια είναι κλινικά ευρήματα της σκολίωση; Τι πρέπει να παρατηρούν οι γονείς;
Τα πιο συχνά ευρήματα είναι:
- Το κεφάλι μπορεί να μην φαίνεται καλά επικεντρωμένο πάνω στο σώμα.
- Ο ένας ώμος μπορεί να φαίνεται ψηλότερα από τον άλλο.
- Προεξοχή της μίας ωμοπλάτης.
- Το κενό που υπάρχει ανάμεσα στον κορμό και τα άνω άκρα μπορεί να είναι μεγαλύτερο στη μία πλευρά.
- Ο ένας γοφός μπορεί να φαίνεται ψηλότερα από τον άλλο.
- Όταν το παιδί σκύβει προς τα εμπρός, παρατηρείται ασυμμετρία μεταξύ της δεξιάς και της αριστερής πλευράς του κορμού.
Η ασυμμετρία με πλάγια κλίση του κορμού, έκδηλη στην όρθια στάση. Η στροφή του κορμού γίνεται πιο εμφανής στο σκύψιμο με την ασύμμετρη προβολή των πλευρών.
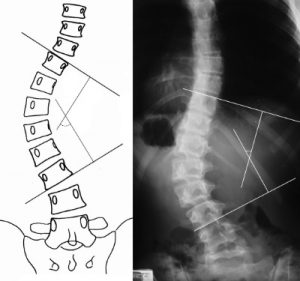
Πως μετριέται το μέγεθος του κυρτώματος στη σκολίωση;
Το μέγεθος του κυρτώματος μετριέται σε ειδικές ακτινογραφίες του κορμού σε όρθια στάση.
Στην ακτινογραφία μετριέται η γωνία που σχηματίζουν μεταξύ τους οι δύο ακραίοι σπόνδυλοι του κυρτώματος. Αν δεν υπάρχει σκολίωση οι σπόνδυλοι θα πρέπει να είναι παράλληλοι μεταξύ τους. Θεωρούμε ότι κάποιος άνθρωπος έχει σκολίωση αν η κλίση είναι μεγαλύτερη από 10 μοίρες.
Η σκολίωση προκαλεί πόνο;
Γενικά η σκολίωση συνήθως δεν προκαλεί πόνο στα παιδιά. Τα άτομα με σκολίωση ζουν μια ζωή χωρίς περιορισμούς στις καθημερινές δραστηριότητες την εργασία ή την συμμετοχή σε αθλήματα. Μεγάλα κυρτώματα τα οποία πλησιάζουν τις 50° μπορεί να προκαλέσουν πόνο στη πλάτη, αν και αυτός σπάνια εμφανίζεται πριν τη 4η δεκαετία της ζωής. Πόνο δεν αναφέρουν ποτέ παιδιά κάτω των 5 ετών, είναι πολύ σπάνιος σε παιδιά 6 με 10 ετών και συχνότερος σε παιδιά άνω των 15 ετών.
Όταν υπάρχει έντονος πόνος σε σκολίωση που έχει πρόσφατα διαγνωστεί πρέπει να αποκλειστούν άλλες παθήσεις που προκαλούν πλάγια κλίση του κορμού όπως για παράδειγμα το οστεοειδές οστέωμα, η μόλυνση της σπονδυλικής στήλης ή η δισκοκήλη.
Μπορεί η σκολίωση να επηρεάσει τους πνεύμονες ή άλλα ζωτικά όργανα;
Μια πολύ σοβαρή σκολίωση προκαλεί παραμόρφωση στο θωρακικό τοίχωμα και μπορεί να περιορίσει σημαντικά την χωρητικότητα του θώρακα. Τα προβλήματα από το αναπνευστικό σύστημα είναι ανάλογα με το μέγεθος της παραμόρφωσης. Κυρτώματα άνω των 100° συνεπάγονται λειτουργικότητα των πνευμόνων 70% μικρότερη σε σχέση με άτομα χωρίς σκολίωση.
Η κατάσταση αυτή ονομάζεται περιοριστική πνευμονοπάθεια. Πέρα από τους πνεύμονες, η σκολίωση δεν επηρεάζει συνήθως τη λειτουργία άλλων οργάνων.
Ποια είναι η συχνότερη μορφή σκολίωσης;
Η ιδιοπαθής σκολίωση είναι η πιο συχνή. Η κληρονομικότητα θεωρείται σημαντικός προδιαθεσικός παράγοντας. Ανάλογα με την ηλικία που εμφανίζεται, η ιδιοπαθής σκολίωση διακρίνεται σε:
- Νεογνική (0 -3 ετών)
- Παιδική (3 -10 ετών)
- Εφηβική (10 -16)
Εφηβική σκολίωση (10-16 χρονών).
Η εφηβική ιδιοπαθής σκολίωση είναι η πιο συχνή μορφή και αφορά περίπου το 80% με 90% του συνόλου των περιπτώσεων. Εμφανίζεται μετά το τέλος της παιδικής και κατά την εφηβική ηλικία. Παρατηρείται στο 2%-4% των παιδιών ηλικίας 10-16 ετών.
Από τι εξαρτάται η εξέλιξη της εφηβικής σκολίωσης;
- την ηλικία του παιδιού (οστική ηλικία).
- το μεγέθους του κυρτώματος.
- το φύλο του παιδιού.
Για παράδειγμα:
Παραμορφώσεις μικρότερες των 20° :
- παιδιά με ανώριμο σκελετό –> πιθανότητες επιδείνωσης 22%
- παιδιά με ώριμο σκελετό –> πιθανότητες επιδείνωσης μικρότερες του 2%
Παραμορφώσεις 20°-30° :
- παιδιά με ανώριμο σκελετό –> πιθανότητες επιδείνωσης 68%.
Τα κορίτσια έχουν δεκαπλάσιες πιθανότητες σε σχέση με τα αγόρια να εμφανίσουν επιδείνωση της σκολίωσης.
Σταματάει να εξελίσσεται η σκολίωση μετά την ενηλικίωση;
Στο παρελθόν υπήρχε η αντίληψη πως η επιδείνωση της σκολίωσης σταματάει όταν ο σκελετός ωριμάσει. Όμως, μελέτες έχουν δείξει πως τα κυρτώματα συνεχίζουν να αυξάνονται (με πολύ μικρότερο ρυθμό φυσικά) ακόμη και μετά την ενηλικίωση. Ο ρυθμός επιδείνωσης εξαρτάται από τη σοβαρότητα της σκολίωσης. Έτσι σκολίωση μικρότερη των 40°, αναμένεται να επιδεινωθεί συνολικά κατά 10° με 15° σε όλη τη διάρκεια της ζωής, ενώ σκολίωση μεγαλύτερη των 40°-50° θα έχει ρυθμό επιδείνωσης περίπου 1° κάθε χρόνο.
Πώς αντιμετωπίζεται η εφηβική σκολίωση;
Θα πρέπει να ληφθούν υπ’ όψη διάφοροι παράγοντες όπως το ιστορικό σοβαρής σκολίωσης στην οικογένεια, η ηλικία που εμφανίστηκε η σκολίωση, η εντόπιση και το μέγεθος του κυρτώματος.
Παρακολούθηση: Τα περισσότερα κυρτώματα στα παιδιά με σκολίωση παραμένουν μικρά και χρειάζονται μόνο παρακολούθηση για καταγραφή της εξέλιξής τους. Η απλή παρακολούθηση ανά εξάμηνο είναι αρκετή όταν η γωνία του κυρτώματος δεν είναι σοβαρή (κάτω από 20°), ή αν το παιδί είναι πολύ κοντά στην ωρίμανση του σκελετού. Η γυμναστική και τα εξειδικευμένα προγράμματα ασκήσεων δεν επηρεάζουν την εξέλιξη της σκολίωσης.
Κηδεμόνας: Αν ένα κύρτωμα επιδεινώνεται, ένας ορθωτικός κηδεμόνας μπορεί να σταματήσει την εξέλιξή του. Ο σκοπός της χρήσης του κηδεμόνα είναι να εμποδίσει την επιδείνωση του κυρτώματος. Μπορεί να είναι αποδοτικός αν το παιδί συνεχίζει να αναπτύσσεται και να ψηλώνει και το κύρτωμα είναι 20° – 25°. Παιδιά με ώριμο σκελετό και παραμόρφωση 30° μπορεί να χρειαστούν κηδεμόνα αν συνεχίζει να υπάρχει επιδείνωση της τάξεως των 5° ανά εξάμηνο.
Πώς αρχίζουμε την εφαρμογή κηδεμόνα;
Στην αρχή δίνεται μια περίοδος προσαρμογής στον κηδεμόνα για 1 με 2 εβδομάδες. Στην περίοδο αυτή ο κηδεμόνας φοριέται συγκεκριμένες ώρες κάθε μέρα. Στην αρχή αφήνεται σχετικά πιο χαλαρός και προοδευτικά τον σφίγγουμε λίγο περισσότερο κάθε μέρα έως ότου φτάσουμε στο επιθυμητό επίπεδο. Παρατηρούμε για πιθανούς ερεθισμούς στο δέρμα. Μετά από 4 εβδομάδες ελέγχουμε την εφαρμογή του κηδεμόνα με ακτινογραφία. Το ιδανικό είναι να διορθώνει την σκολίωση τουλάχιστον κατά 50%.
Πόσες ώρες πρέπει να φοριέται ο κηδεμόνας; Πόσο θα διαρκέσει η εφαρμογή του κηδεμόνα και πόσες ώρες την ημέρα θα πρέπει τον να φοράει;
Οι περισσότερες μελέτες δείχνουν ότι όσο πιο πολλές ώρες φοριέται, τόσο καλύτερα θα είναι τα αποτελέσματα. Συνήθως προτείνεται αρχικά για συνεχή εφαρμογή, με διαλείμματα που αφαιρείται στο να να κάνει το παιδί το μπάνιο του, τη γυμναστική του, κολύμβηση, ή άλλες δραστηριότητες. Οι δραστηριότητες αυτές μπορούν να κρατήσουν 2 με 4 ώρες, ώστε ο κηδεμόνας να φοριέται 20 με 22 ώρες φοριέται για 18 με 22 ώρες το εικοσιτετράωρο. Καθώς το παιδί πλησιάζει στη σκελετική ωρίμανση η εφαρμογή του κηδεμόνα περιορίζεται μόνο τη νύκτα.
Σε μια μελέτη τα παιδιά χωρίστηκαν σε 3 ομάδες: α) όχι καλή συμμόρφωση (λιγότερο από 12 ώρες τη μέρα), β) μερική συμμόρφωση (12 με 18 ώρες τη μέρα) και γ) πλήρη συμμόρφωση (18 με 23 ώρες). Η αρχική βαρύτητα της σκολίωσης ήταν περίπου η ίδια στις 3 ομάδες. Τα αποτελέσματα στο τέλος της περιόδου εφαρμογής του κηδεμόνα ήταν:
κάτω από 12 ώρες –> από 41,3 πήγε στις 56,3 (αύξηση 15 μοίρες)
12 με 18 ώρες –> από 37,6 πήγε στις 41,2 (αύξηση 3,6 μοίρες)
18- 23 ώρες –> από 39.3 πήγε στις 35,7 (μείωση 3,6 μοίρες)
Πόσο θα διαρκέσει η εφαρμογή του κηδεμόνα και πόσες ώρες την ημέρα θα πρέπει τον να φοράει;
Η εφαρμογή του κηδεμόνα σταματά ότι το παιδί ολοκληρώσει την οστική ωρίμανση. Αυτό μπορεί να καθοριστεί από τις ακτινογραφίες, το χρόνο που έχει περάσει από την έναρξη της περιόδου στα κορίτσια, το παιδί σταματάει να ψιλώνει και άλλους παράγοντες. Όταν ο σκελετός κριθεί ώριμος , οι ώρες εφαρμογή του κηδεμόνα μειώνονται προοδευτικά.
Η εφαρμογή του κηδεμόνα στους εφήβους δεν είναι εύκολη. Μερικές φορές αντιμετωπίζεται με αντιδραστικότητα, καθώς οι έφηβοι αισθάνονται μειονεκτικά σε σχέση με τους συμμαθητές τους φίλους τους. Θα πρέπει να υπάρξει κατάλληλη προσέγγιση και συζήτηση με τον ή την έφηβο, ώστε αφενός να καταλάβει το πρόβλημα και την αναγκαιότητα της θεραπείας και αφετέρου να αυξηθεί η αυτοεκτίμησή του, ώστε να μην νιώθει μειονεκτικά έναντι των άλλων. Οι γονείς θα πρέπει να είναι υπομονετικοί με την θεραπευτική αγωγή, τόσο σε σχέση με την συμπεριφορά του παιδιού, όσο σε σχέση με το θεραπευτικό αποτέλεσμα.
Πότε προτείνεται η χειρουργική επέμβαση στην εφηβική σκολίωση;
Συστήνεται όταν το κύρτωμα είναι πάνω από 50° και το παιδί ακόμα αναπτύσσεται.
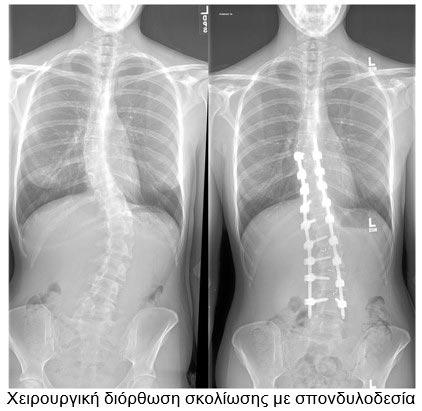
Παιδική σκολίωση (3-10 χρονών)
Η παιδική ιδιοπαθής σκολίωση εμφανίζεται σε παιδιά ηλικίας μεταξύ 4-10 ετών και αφορά το 12%-21% του συνόλου της ιδιοπαθούς σκολίωσης. Είναι συχνότερη στα κορίτσια σε αναλογία 2:1 σε σχέση με τα αγόρια. Η πιθανότητα επιδείνωσης της παιδικής σκολίωσης είναι πολύ μεγαλύτερη σε σχέση μ΄ αυτή των εφήβων. Έχει υπολογιστεί πως το 70% των ασθενών με παιδική σκολίωση θα χρειαστούν θεραπεία με κηδεμόνα, ενώ το 56% αυτών που εμφανίζουν επιδείνωση θα χρειαστούν χειρουργική επέμβαση.
Η πλευρά του σώματος προς την οποία βρίσκεται το κύρτωμα, σχετίζεται με την εξέλιξη της νόσου. Οι καμπύλες με το κυρτό προς τα αριστερά έχουν καλύτερη πρόγνωση σε σχέση με αυτές προς τα δεξιά. Όμως, η πλειοψηφία των κυρτωμάτων είναι δεξιά. Στο 18%-20% των παιδιών υπάρχει βλάβη εντός του νωτιαίου μυελού.
Πώς αντιμετωπίζεται η παιδική σκολίωση;
Η συντηρητική αγωγή γίνεται με κηδεμόνες. Σε κυρτώματα άνω των 20°-25°, είναι απαραίτητη η εφαρμογή κηδεμόνα για 22-24 ώρες την ημέρα για 12-18 μήνες. Μετά το διάστημα αυτό και εφόσον παρατηρείται βελτίωση ή σταθεροποίηση της σκολίωσης, ο χρόνος εφαρμογής του κηδεμόνα μειώνεται σταδιακά (2 ώρες/24ωρο κάθε τρίμηνο).
Στη συνέχεια, το παιδί θα πρέπει να φοράει τον κηδεμόνα μόνο κατά τις νυκτερινές ώρες, έως ότου ολοκληρωθεί η ωρίμανση του σκελετού. Όμως, ακόμα και για κυρτώματα μικρότερα των 20°, η χρήση κηδεμόνα κατά τις νυκτερινές ώρες μειώνει σημαντικά την πιθανότητα επιδείνωσης.
Πότε χρειάζεται η χειρουργική αντιμετώπιση στην παιδική σκολίωση;
Παρά την εφαρμογή του κηδεμόνα, πάντα υπάρχει η πιθανότητα επιδείνωσης. Η χειρουργική επέμβαση συνιστάται εφόσον η παραμόρφωση είναι μεγαλύτερη από 45°-50° και συνεχίζει να επιδεινώνεται. Όσο πιο προχωρημένη είναι η σκελετική ωρίμανση, τόσο καλύτερα θα είναι τα αποτέλεσμα της επέμβασης.
Ένας επιπλέον λόγος να αναβληθεί η επέμβαση για λίγο μεγαλύτερη ηλικία, είναι το ότι η επέμβαση σε ένα μικρό παιδί μπορεί να οδηγήσει σε απώλεια ύψους, καθώς η ανάπτυξη της σπονδυλικής στήλης εμποδίζεται από την σπονδυλοδεσία. Έχει υπολογισθεί πως εάν να ένα παιδί 5 ετών υποβληθεί σε κλασική σπονδυλοδεσία, όταν ενηλικιωθεί θα είναι 6 εκατοστά πιο κοντό από ότι εάν δεν είχε χειρουργηθεί. Σήμερα το πρόβλημα αυτό έχει ξεπεραστεί με τις εκπτυσσόμενες ράβδους.
Νεογνική σκολίωση (0-3 ετών)
Η νεογνική ιδιοπαθής σκολίωση μπορεί να εμφανιστεί στο πρώτο εξάμηνο της ζωής. Είναι η πιο σπάνια μορφή και υπολογίζεται περίπου στο 1-2% επί του συνόλου της ιδιοπαθούς σκολίωσης. Η γρήγορη διάγνωση από τους γονείς-παιδίατρους και η άμεση αντιμετώπιση επηρεάζουν θετικά την έκβαση της παραμόρφωσης. Συνήθως το κυρτό της καμπύλης βρίσκεται από την αριστερή πλευρά, ενώ τα νεογνά με κύρτωμα από την δεξιά μεριά έχουν χειρότερη πρόγνωση. Η διάγνωση συνήθως γίνεται μεταξύ του 1ου και του 6ου μήνα, ενώ σπανιότερα εμφανίζεται αμέσως μετά την γέννηση. Η παραμόρφωση συνήθως διορθώνεται αυτόματα μέχρι το πρώτο έτος ηλικίας, χωρίς καμία θεραπευτική παρέμβαση.
Παράλληλα με την νεογνική ιδιοπαθή σκολίωση, μπορεί να συνυπάρχουν: αναπτυξιακή δυσπλασία του ισχίου (συγγενές εξάρθρημα ισχίου), όπου η κεφαλή του ισχίου χάνει το στρογγυλό της σχήμα με αποτέλεσμα την δυσλειτουργία της άρθρωσης, ραιβόκρανο όπου η κεφαλή του μωρού γέρνει από την μία πλευρά (αριστερά ή δεξιά) λόγω κλίσης του αυχένα, προβλήματα με την ακοή ή βουβωνοκήλη.
Έχει κάποια επίδραση ο τρόπος που κοιμάται το νεογνό ή ο τρόπος που το κρατάει η μητέρα του;
Μέχρι σήμερα εικάζονται δύο πιθανά αίτια για την εμφάνιση της νεογνικής σκολίωσης:
- η ενδομήτρια διάπλαση.
- η πίεση της σπονδυλικής στήλης από παρατεταμένη παραμονή στο κρεβάτι σε πρηνή θέση (μπρούμυτα).
Πιστεύεται πως στις ΗΠΑ το ποσοστό νεογνικής ιδιοπαθούς σκολίωσης είναι μικρότερο, λόγω της τοποθέτησης των νεογνών σε ύπτια θέση (ανάσκελα). Πάντως μέχρι σήμερα καμία από τις παραπάνω θεωρίες δεν έχει αποδειχτεί και τα αίτια της νόσου παραμένουν άγνωστα.
Πώς αντιμετωπίζεται η νεογνική ιδιοπαθής σκολίωση;
Εάν η σκολίωση είναι έως 35°, δεν εφαρμόζεται καμία θεραπευτική αγωγή και συνιστάται ακτινολογικός έλεγχος κάθε 4-6 μήνες για 1-2 χρόνια. Όπως προαναφέρθηκε, στην ηλικία περίπου του ενός έτους, η σκολίωση διορθώνεται αυτόματα. Σε περίπτωση που η σκολίωση επιδεινωθεί, το μωρό θα πρέπει να φορέσει ειδικό κηδεμόνα έως 2-3 ετών.
Σε περίπτωση που δεν διορθωθεί η παραμόρφωση, το παιδί θα συνεχίσει να φοράει κηδεμόνα για περισσότερα χρόνια. Εάν η σπονδυλική στήλη παραμείνει ευθεία και μετά την ταχεία ανάπτυξη του παιδιού, τότε θεωρείται απίθανο να εμφανιστεί εκ νέου σκολίωση κατά την εφηβεία. Όμως, υπάρχει πιθανότητα η παραμόρφωση να συνεχίσει να αυξάνεται, ακόμη και αν το παιδί φοράει τον κηδεμόνα.
Συγγενής σκολίωση
Η συγγενή σκολίωση οφείλεται σε διαταραχή της διάπλασης της σπονδυλικής στήλης κατά την εμβρυϊκή περίοδο. Έτσι ένα σπόνδυλος μπορεί να μην αναπτυχθεί σωστά και το σχήμα του να μην είναι φυσιολογικό. Ο παραμορφωμένος σπόνδυλος παρεμβάλλεται σαν σφήνα ανάμεσα στους υπόλοιπους σπονδύλους και προκαλεί σκολίωση.
Η συγγενής σκολίωση δεν θα πρέπει να συγχέεται με την ιδιοπαθή σκολίωση των νεογνών, που αναφέρθηκε παρακάτω. Σε αντίθεση με την ιδιοπαθή σκολίωση των νεογνών, η συγγενή σκολίωση συνήθως δεν διορθώνεται αυτόματα. Αντίθετα, καθώς η ανάπτυξη του παιδιού συνεχίζεται, συνήθως παρατηρείται μία συνεχής επιδείνωση της σκολίωσης.
Πώς αντιμετωπίζεται η συγγενής σκολίωση;
Ένα παιδί με μικρό κύρτωμα το οποίο φαίνεται να μην αλλάζει θα πρέπει να παρακολουθείται ώστε να σιγουρευτεί ότι δεν επιδεινώνεται. Παρά το ότι δεν συμβαίνει σε όλες τις περιπτώσεις, το κύρτωμα μπορεί να αυξηθεί καθώς το παιδί μεγαλώνει. Η φυσική δραστηριότητα δεν επηρεάζει τον κίνδυνο αύξησης του και τα παιδιά μπορούν να συμμετέχουν στα περισσότερα αθλήματα ή χόμπι. Η χρήση κηδεμόνα δεν είναι αποτελεσματική στη συγγενή σκολίωση. Μερικές φορές όμως μπορεί να χρησιμοποιηθεί για τον έλεγχο των δευτεροπαθών αντιρροπιστικών κυρτωμάτων.
Η χειρουργική διόρθωση της συγγενούς σκολίωσης προτείνεται σε σοβαρά κυρτώματα, ή σε κυρτώματα που χειροτερεύουν σημαντικά κατά τη διάρκεια της παρακολούθησης.
Πλατεία Ελευθερίας 45, 2ος όροφος
Τηλέφωνο: 2810 220141